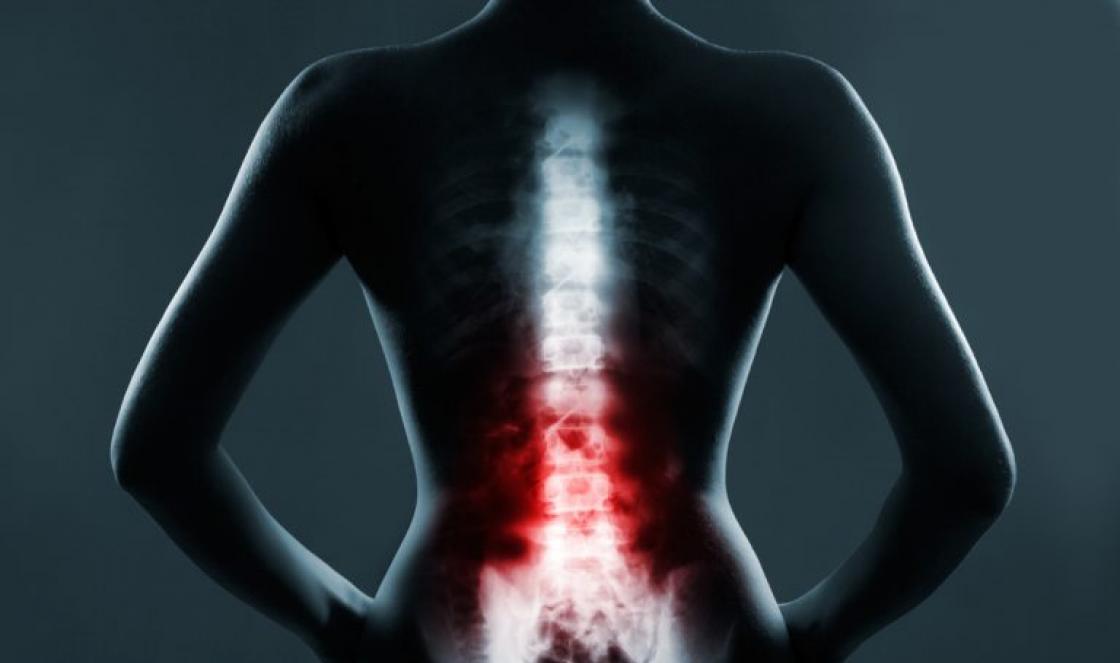
Щитовидка без щита
Марина Обревко
Заболевания щитовидной железы сегодня одни из наиболее распространенных. Среди эндокринных недугов они занимают второе место после сахарного диабета.
В Калининградской области проблемы с щитовидкой возникли уже у более 500 человек – цифра, характеризующая нас как регион с йододефицитом.
Когда щитовидка перестает функционировать нормально, она либо увеличивается, либо уменьшается. В первом случае речь идет о возникновении зоба, во втором - об атрофии щитовидной железы. Кроме того, существует возможность образования в ней узлов – как доброкачественных, так и злокачественных.
Отек
как признак тревоги
Тревожные
симптомы неполадок со щитовидкой дают знать
о себе вполне ощутимо: слабость, ничем не
объясняемая утомляемость, сонливость,
апатия, беспричинный озноб и одышка,
тугость соображения и
памяти.
Самый красноречивый синдром - изменения в лице. У страдающего гипотиреозом (снижением функции щитовидной железы) лицо малоподвижно (маскообразно, по определению эндокринологов), отечно, особенно вокруг глаз и губ, кожа бледная, с желтоватым оттенком. Игнорировать эти признаки не следует ни в коем случае – если отек распространяется на дыхательные мышцы, у больного развивается одышка. А из-за прогрессирующей нехватки кислорода возникает вполне реальная перспектива гипотиреозной комы.
Йододефицит
преодолим
Одна из основных причин
гипотиреоза - йодный дефицит. Наибольшую
опасность он представляет для беременных и
кормящих женщин, детей и подростков. У
женщин с йододефицитом, как правило,
нарушаются детородная функция и
менструальный цикл, развивается бесплодие,
многие страдают невынашиваемостью
беременности, а процент мертворождений и
врожденных аномалий у детей в
йододефицитных областях существенно выше,
чем в благополучных в этом
отношении.
Что делать? Принимать йодосодержащие препараты. Современная медицина рекомендует две группы препаратов – йода и тиреоидных гормонов. Лечение препаратами йода наиболее эффективно для детей и подростков. Самый благоприятный препарат - йодид калия или «Антиструмтин». Для взрослых сегодняя предпочтительными считаются препараты тироксина – «Левотироксин» или «Эутирокс». Цены на упомянутые снадобья от 80 до 100 рублей за упаковку. Бесплатно они предоставляются, лишь когда болезнь переходит в стадию инвалидности, подтвержденной документально.
И в случае если болезнь терроризирует вас, и в целях профилактики неотъемлемой частью питания вашей семьи должна стать йодированная соль.
Синдром «кошачьего
мурлыканья»
Гиреотоксикоз, или
диффузный токсический зоб, подразумевает
повышенную выработку гормонов щитовидной
железы - не менее удручающий для организма
недуг, нежели гипотиреоз. Выявить его
весьма нетрудно. Вас одолевают приступы
дикого и неадекватного гнева, сменяющиеся
столь же беспредельной и безудержной
плаксивостью, угнетают повышенное
сердцебиение и противная потливость, при
этом вы с пугающей легкостью выбиваетесь из
сил. Щитовидная железа увеличилась в
размере, на шее появилась явная
припухлость, причем если положить руку себе
на щитовидку, то ощущение такое же, как
положить руку на спину мурлыкающей кошки
(синдром «кошачьего
мурлыканья»).
Если это имеет место, есть все основания отправляться на прием к эндокринологу. Игнорирование чревато самыми плачевными последствиями: сердечная недостаточность, тяжелые формы аритмии.
Самое тяжелое осложнение тиреотоксикоза – тиреотоксический криз. Температура тела стремительно подскакивает до 40-42 градусов, столь же резко падает артериальное давление, теряется сознание. Как результат – шок и фатальный исход.
В двух шагах от
онкологии
Еще одна серъезная
«неполадка» функции щитовидки - образование
на ней узлов. При обследовании пациентов
узлы обнаруживают в 3-5% случаев при
осмотре и в 20% - при выполнении УЗИ.
Причем узлы в 6-8 раз чаще встречаются у
женщин, чем у мужчин. На частоту
образования узлов непосредственным образом
влияет радиационный фон. У людей, живущих в
не самых благоприятных в радиационном
отношении регионах, к каким, увы, относится
и наш, частота образования узлов выше нормы
в 1,5 раза.
Узлы могут быть как доброкачественными, так и злокачественными. По последним в «группе риска» - люди старше 60 лет и дети. Поэтому, если у вашего ребенка обнаружен узел в щитовидной железе, обследование и лечение требуются незамедлительно. Самолечение недопустимо - только эндокринолог может правильно диагностировать болезнь и назначить требуемое в том или ином случае лечение.
Советы
При легких формах йододефицитных
заболеваний целесообразно употреблять
морепродукты и поливитаминные препараты с
минеральными добавками. А при нервной
лихорадке и бессоннице можете вместо
небезвредных седативных препаратов
принимать травяные сборы. Даем один из
вариантов такого
сбора:
Валериана лекарственная (корень) – 20 г
Вахта трехлистная (листья) – 30 г
Мята перечная (листья) – 30 г
Хмель обыкновенный (соплодия) – 20 г
1 ст. ложка сбора заливается одним стаканом кипятка, 15 минут выдерживается в водяной бане, настаивается 40-45 минут. Принимают по 0,5 стакана 2 раза в день натощак.
Доброкачественная опухоль щитовидной железы называется аденомой.
Любая опухоль в железистой ткани эндокринного может вызвать процесс синтезирования собственных гормонов, в результате чего меняется функциональная активность самой щитовидки, вне зависимости от злокачественности либо доброкачественности процесса.
Щитовидная железа имеет в своем строении множество фолликулов, поэтому аденом щитовидной железы называется фолликулярной.
Фолликулярная атипическая опухоль
провоцирует рост узлов в левой или правой доли железы, которые причиняют дискомфорт и неудобства своему владельцу.
Чаще это заболевание встречается среди женщин на фоне тиреоидита.
Узловые изменения мешают нормальным актам жизнедеятельности - дыханию, глотанию и приводят к развитию косметического дефекта на шее.
Фолликулярная аденома щитовидки обычно обладает доброкачественным происхождением, при этом ее клетки очень схожи с клетками злокачественной фолликулярной аденокарциномы.
Заболевание развивается крайне медленно и без труда поддается лечению, особенно на ранней стадии.
Не нужно бить тревогу, если врач поставил диагноз «Фолликулярная опухоль щитовидной железы», - в большинстве случаев прогноз на выздоровление бывает благоприятным.
Щитовидная железа - это уникальный орган эндокринной системы человека, который имеет сложное структурное строение и отличается многообразием клеток.
Щитовидка отвечает за синтез гормонов, регулирующих многие процессы в организме, в том числе и метаболические.
Ввиду тонкостей строения щитовидной железы, обусловлена своеобразность протекающих в ее железистой ткани опухолевых процессов.
Опухоль в щитовидке, как правило, редко отличается агрессивностью, в отличие от тех, которые формируются в других системах и органах организма.
Что такое фолликулярная аденома щитовидки и почему она появляется? - этот вопрос тревожит каждого человека, столкнувшегося с данным заболеванием.
Сложно дать точный ответ относительно причин патологии, поскольку механизм формирования опухоли недостаточно изучен и довольно сложен.
Но, несмотря на это, специалисты выяснили ряд возможных причин, которые могут привести к развитию заболевания:
- Гиперсекреция тиреотропного гормона гипофизом.
Подобная ситуация возникает, если новообразование формируется в области передней доли гипофиза, которая и начинает продуцировать повышенное для организма количество тиреотропного гормона.
ТТГ активирует ткани щитовидной железы, заставляя их вырабатывать с удвоенной силой тиреоидные гормоны.
Таким образом, можно наблюдать следующую картину: чем больше продуцируется тиреотропного гормона гипофизом, тем больше тиреоидных гормонов синтезирует щитовидка.
- Нарушение нервной регуляции эндокринного органа.
- Хронический йододефицит.
Недостаточное количество йода в организме у лиц, которые проживают в эндемической местности или потребляют пищу, бедную данным микроэлементом, может стать причиной развития фолликулярной аденомы щитовидки.
Заболевание может развиваться на фоне эндемического зоба у женщин, тиреоидита и пр.
Помимо основных причин аденомы, можно отметить предрасполагающие факторы, на фоне которых вполне может возникнуть данная патология в эндокринной системе.
Итак, к ним относятся:
- неблагополучная наследственность со стороны кровных родственников: наличие в семье доброкачественных новообразований в анамнезе;
- неблагоприятная экологическая обстановка, токсины, отравление, вирусные и инфекционные заболевания, слабая иммунная защита;
- мутации на генетическом уровне, которые в силу различных факторов могут произойти в тканях щитовидной железы даже здорового человека.
Чаще всего доброкачественная фолликулярная опухоль не синтезирует тиреоидные гормоны щитовидной железы, поэтому при небольших размерах она практически ничем себя не выдает, то есть симптомы заболевания отсутствуют.
Диагностируется аденома в таких случаях совершенно случайно в правой или левой доли во время планового проведения ультразвукового исследования.
Если же опухоль слишком разрослась,
то заметить ее становится возможным невооруженным глазом, поскольку появляется характерная деформация шеи.
То есть в такой ситуации больной сам может диагностировать у себя аденому и обратиться за соответствующей помощью к врачу.
Фолликулярная аденома крупных размеров, которая оказывает патологическое давление на близлежащие ткани и органы - трахею, сосуды, нервы, гортань и многое другое, вызывает характерные проблемы с кровообращением, глотанием и дыханием.
Если происходит сдавливание нервных окончаний, больной может жаловаться на постоянный болевой синдром.
Обнаружить запущенную фолликулярную опухоль можно по следующим симптомам:
- постоянная субфебрильная температура тела;
- нарушения со стороны сердечно-сосудистой системы: аритмия, миокардиодистрофия;
- компрессионный синдром.
Врач диагностирует фолликулярную кисту щитовидной железы в виде узловых изменений с четкими границами.
Чтобы подтвердить предполагаемый диагноз, специалист назначает пациенту множество диагностических процедур, таких как

На фоне ультразвуковой диагностики опухоль на доли щитовидной железы выглядит в виде округлости с очерченным ободком, который говорит о присутствии ярко выраженной капсульной оболочки.
При этом структурное строение новообразования является мелкозернистым, а внутри его может быть локализована определенная полость - цистаденома.
Одним и эффективных диагностических способов фолликулярной аденомы щитовидной железы считается тонкоигольная биопсия.
В процессе исследования из узлового изменения под контролем ультразвукового аппарата производится забор содержимого тканей для последующего изучения в лабораторных условиях.
При этом цитологическая картина опухоли дает возможность качественно идентифицировать злокачественный процесс от доброкачественного.
Аденома щитовидной железы классифицируется на следующие виды:
- микрофолликулярная;
- макрофолликулярная;
- трабекулярная;
- нормофолликулярная.
Наиболее яркую симптоматическую картину имеет атипичная фолликулярная аденома - именно для нее характерно стремительное ухудшение самочувствия больного.
Атипичная аденома, в свою очередь, бывает двух видов:
- папиллярная опухоль;
- опухоль, сформированная из клеточных структур Гюртле.
Папиллярные новообразования щитовидной железы считаются повышенно опасными, поскольку они чаще остальных видоизменяются в злокачественный процесс.
Опухоль, возникшая из клеток Гюртле, как правило, становится следствием тиреоидита Хашимото у женщин.
На протяжении длительного времени она протекает в скрытой форме, имея много схожего с клинической картиной основного эндокринного заболевания, на фоне чего она диагностируется и характеризуется очевидными клиническими симптомами лишь на последней стадии заболевания.
То есть аденома щитовидной железы выявляется только когда размер опухоли начинает превышать 30 мм.
Диагностированная опухоль щитовидной железы требует хирургического лечения, то есть необходима операция, хотя многие больные все же надеются на лечение народными средствами и консервативную терапию.
Ввиду наличия множества особенностей дифференциальной диагностики заболевания, большинство врачей принимают решение о гемитиреоидэктомии, это означает что будет проведено удаление одной из пораженной доли щитовидки в полном объеме.
Данная хирургическая операция с точки зрения эндокринологии считается оправданной, если фолликулярная аденома занимает практически полностью одну из долей органа.
Это хирургическое лечение способно предупредить повторную операцию, которая всегда является рискованной.
Она была бы необходима, если гистологическое исследование подтвердило наличие в узле железистой ткани злокачественного процесса.
Если опухоль имеет небольшие размеры, то она легко удаляется обычным «вылущиванием» благодаря капсульному строго ограниченному строению.
Более крупные новообразования, занимающие часть доли щитовидной железы, удаляют вместе с участком здоровой железистой ткани.
Если фолликулярная аденома захватила большую часть эндокринного органа, обычно врачи проводят тотальную или полную тиреоидэктомию - хирургическое лечение, при котором полностью убирают пораженную щитовидку.

Гистологическое исследование изъятого биологического материала в проводится обязательном порядке.
Удаленное новообразование сразу же после операции отправляется в отделение патологической морфологии, где с помощью ускоренного метода проводится специфическая работа.
Пока специалист изучает биологический материал, в операционной ожидают результата, не зашивая операционный разрез.
Если подтвердится доброкачественность фолликулярной аденомы, то рана зашивается и пациент отправляется в послеоперационное отделение на последующее лечение.
Если фолликулярная опухоль окажется аденокарциномой, то дополнительно проводится удаление лимфатических узлов.
После того, как будет проведена операция, больному нужно будет пройти специфическое лечение от рака медикаментозными и народными средствами.
Все тонкости и этапы
оперативного лечения обсуждаются с пациентом в обязательном порядке.
После оперативного вмешательства он нуждается в проведении постоянной гормонозаместительной терапии, которую может дополнить лечение народными средствами.
Важно помнить,
что перед тем, как назначить больному хирургическое лечение, необходимо исключить у него состояние тиреотоксикоза - повышенной выработки тиреоидных гормонов, если такое состояние присутствует.
Если этого не сделать, то операция по удалению фолликулярной аденомы впоследствии может осложниться более серьезными осложнениями.
Лечение медикаментозными средствами, без проведения хирургической операции, и лечение народными средствами допускается только как исключение у лиц, страдающих тяжелыми сопутствующими патологиями, например ВИЧ-инфекцией, у людей пожилого возраста и пр.
Необходимо помнить, что любая опухоль доброкачественного характера способна видоизмениться в злокачественный процесс, то есть рак, который может привести к гибели человека.
Поэтому не следует всерьез доверяться лечению народными средствами, рекомендуется сразу же обратиться за медицинской помощью и удалить аденому щитовидки хирургическим путем, а затем регулярно обследоваться у эндокринолога с целью наблюдения за прооперированным органом.
Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-эндокринологу в вашем лечебном учреждении!
Фолликулярная аденома щитовидки относится к доброкачественным опухолям с длительным периодом развития и наличием плотной капсулы, которая не позволяет вредоносным клеткам распространяться на другие органы. Приблизительно в 15% случаев фолликулярная аденома перерождается в аденокарциному, что представляет угрозу для здоровья и жизни больного.

Фолликулярная аденома под микроскопом до и после иссечения
Что такое фолликулярная аденома щитовидной железы? Это доброкачественная опухоль, возникшая из фолликулярных клеток щитовидки .
Щитовидная железа вырабатывает гормоны, значение которых для организма трудно переоценить. Они поддерживают сбалансированный обмен веществ, отвечают за многие другие преобразования. Сама по себе железа имеет небольшие размеры и в норме у женщин не превышает 18 куб. см. (у мужчин 25 куб. см.) Образование в ней даже небольших (до 10 мм) узлов, увеличение в размерах только на 1/3 может повлечь серьезные осложнения.
Фолликулярная аденома щитовидки при увеличении в размерах будет сдавливать кровеносные сосуды вокруг, нервные окончание, трахею. По мере увеличения опухоли нарастают и такие симптомы, как боль, сосудистые патологии, проблемы с дыханием.
Важно! Главную опасность, которую несет в себе этот вид опухоли, представляет вероятность ее перерождения в злокачественную аденокарциному, а отличить одну от другой чрезвычайно сложно.
Аденома щитовидной железы не вырабатывает гормонов, не влияет на работу щитовидки, и поэтому долгое время никак себя не проявляет.

Щитовидная железа состоит из двух долей и перешейка между ними. Она окружена сосудами, нервными окончаниями, находится перед трахеей. Часто аденома возникает в правой доле в ее нижней части.
Почему возникают фолликулярные новообразования
Сказать точно, почему возникает аденома фолликулярная щитовидной железы, не может никто. Факторами риска называют:
- Проживание на территориях, бедных йодом.
- Частое радиоактивное облучение.
- Травмы шеи и головы.
- Возрастные изменения.
- Аутоиммунные заболевания.
- Генетическую предрасположенность.
Возникает фолликулярная опухоль - аденома щитовидной железы - из клеток-фолликулов. Фактически - это фолликул, клетки которого начали непомерно расти, он образовал плотный эластичный узел. Фолликулярные аденомы имеют несколько разновидностей:
- Коллоидные (макрофолликулярные). Узлы образуются из крупных фолликулов с большим количеством коллоидного вещества, находящегося внутри, они выстланы внутри плоским эпителием.
- Микрофолликулярные - формируются из мелких А-клеток фолликулов, внутри выстланы кубическим эпителием, имеют очень мало коллоида.
- Фетальные (тубулярные) - состоят из тяжелых клеток-тубул, но содержит незначительное количество коллоида.
- Трабекулярные (эмбриональные), состоит из трабекул - тяжелых клеток железы, похожих на эмбрионы щитовидки.
Две последние разновидности не захватывают радиоактивный йод, неспособны продуцировать гормоны. А вот макро- и микрофолликулярная аденомы щитовидной железы могут продуцировать тиреоидные гормоны, накапливать в своей внутренней полости геморрагическое или серозное содержимое, а также глобулины, гликогены. В этом случае аденому называют атипичной (атипической). Вещества, содержащиеся в полости аденомы, негативно влияют на функцию щитовидной железы и на организм в целом.
Фолликулярная аденома видна невооруженным глазом
Атипическая фолликулярная аденома
Этот тип фолликулярной аденомы наиболее опасен. Долгое время его диагностировать не удается и фигурирует диагноз: тиреоидит Хашимото. Атипическая аденома щитовидки формируется из клеток Гюртле или из папиллярной аденомы. Проявляется такими симптомами:
- Беспричинная утомляемость.
- Повышенная потливость.
- Раздражительность.
- Похудение без обоснованных причин и посылок.
- Непереносимость жары.
- Постоянная тахикардия.
Атипическая фолликулярная аденома обнаруживается уже на поздних стадиях, в этот период она представляет угрозу для здоровья больного, так как влияет на множество органов и систем.
Диагностика
В большинстве случаев фолликулярная аденома щитовидной железы обнаруживается случайно во время профилактических осмотров или же при ультразвуковом исследовании (УЗИ), случаи обнаружения опухоли при ее увеличении до видимых глазом размеров тоже нередки.
Факт. Фолликулярная аденома щитовидной железы у женщин возникает примерно в 4 раза чаще, чем у мужчин, количество заболевших растет пропорционально увеличению возраста пациентов.

ТАБ проводят с помощью очень тонкой иглы, которую направляют в узел при помощи луча УЗИ, затем полученное содержимое исследуют под микроскопом
После возникновения подозрения на фолликулярную опухоль назначают следующие обследования:
- УЗИ щитовидной железы и шейных лимфоузлов.
- ТАБ (тонкоигольная аспирационная биопсия).
- Анализы на тиреоидные гормоны (Т3 и Т4), а также ТТГ.
- Дифференциация при помощи радиоактивного йода (сцинтиграфия).
- Общие анализы крови и мочи.
После проведения обследования эндокринолог решает, какие дальше проводить мероприятия.
При размерах новообразования до 10 мм и отсутствии нарушений гормонального фона, скорее всего, будет проводиться наблюдение. В этом случае с удалением опухоли можно не спешить. Однако потребуется постоянный контроль, ежегодное (или 2 раза в год) обследование на тиреоидные гормоны.
Важно! Главная сложность заключается в том, чтобы отличить аденому от аденокарциномы. Это очень непросто, с точностью врачи могут сказать только тогда, когда сделано операцию и проведено исследование самой опухоли под микроскопом.
Большая фолликулярная аденома щитовидной железы лечения требует кардинального. Операцию проводят безотлагательно . Во время операции сначала удаляют узел и проводят срочное его исследование. При обнаружении аденокарциномы удаляют всю щитовидку целиком с дополнительным иссечением шейных лимфоузлов.

Во время операции узел будет иссечен и направлен на экстренное исследование. Только теперь можно точно дифференцировать аденому (или аденокарциному) и принять решение о необходимости полного удаления щитовидной железы.
Если гистологическое исследование подтвердило диагноз «аденома», то удаляют только узел или одну долю щитовидной железы вместе с узлом. В ряде случаев, когда размеры опухоли велики и затронута вся железа, приходится проводить тотальную тиреоидэктомию.
Важно. Следствием такого хирургического вмешательства для пациента является пожизненная заместительная гормонотерапия.
Прогноз и профилактика
После удаления фолликулярной аденомы прогноз самый благоприятный . Возвращение к обычной жизни происходит в сроки до 1–3 месяцев. Исчезают все имеющиеся до этого симптомы. В редких случаях требуется гормональная коррекция пожизненно.

Через 1 месяц после тиреоидэктомии фолликулярной аденомы щитовидной железы
В качестве профилактических мероприятий нужно назвать здоровый образ жизни, отказ от курения, соблюдение норм потребления йода. В случае необходимости под контролем доктора следует принимать препараты йода (Йод-актив, Йодомарин).
Но следует помнить, что поступление йода в организм свыше 200 мкг/сутки так же вредно, как и его недостаток.
Диспансерное наблюдение у эндокринолога обязательно после удаления фолликулярной аденомы, каким бы ни был объем оперативного вмешательства.
Основным дирижером обменных процессов в организме человека по праву можно назвать эндокринную систему. Любая аномалия в этой области может привести к ухудшению самочувствия. Не составляет исключение и фолликулярная аденома щитовидной железы. Данное новообразование представляет собой доброкачественную опухоль, но при этом ее клетки схожи с аденокарциномой фолликулярной настолько, что практически невозможно отличить доброкачественное образование от онкологии.
Признаки проблем щитовидной железы появляются только тогда, когда опухоль разрастается до больших размеров. Связано это с тем, что новообразование не синтезирует собственные клетки – тиреоидные гормоны и если опухоль имеет небольшие размеры, ее сложно почувствовать.

По - этому диагностировать этот недуг получается совершенно случайно - при плановом ультразвуковом осмотре. При сильно разросшейся аденоме симптомы становятся заметны, и возникает необходимость для посещения врача.
Основные признаки:
- Апатия по отношению к жизни, отсутствие настроения;
- Работоспособность снижена, сильная утомляемость;
- Снижение веса до десяти кило за два месяца без соблюдения диеты и специальных упражнений;
- Проблемы с ЦНС выражены лабильностью настроения, артериальное давление не стабильно, появляются приливы или озноб;
- Организм становится чувствителен к температурным изменениям – тахикардия, головная боль;
- Тахиаритмия в покое, не поддающаяся терапии антиаритмическими медикаментами;
- Головная боль не выявленной этимиалогии;
- Бессонница, сонливость;
- Повышенное потоотделение, затрагивающее ладони, стопы.
Фолликулярная аденома щитовидной железы не всегда проявляет все свои симптомы. Может присутствовать всего один признак или дополнительные:
- Болевые ощущения в области щитовидки;
- Проблемы с глотательными движениями;
- Нарушение дыхания.
Важно! Фолликулярная карцинома щитовидки имеет те же признаки, что и аденома, но относится к онкологическим заболеваниям.
Фолликулярная опухоль щитовидной железы, что это такое, какие причины заболевания? Такой вопрос задает себе каждый заболевший этим недугом, но ответ на него дать сложно.
Процесс появления опухоли сложен и учеными изучен не полностью. Но специалисты выделили ряд главных причин, способствующих развитию патологии.
- Гиперсекреция гипофизом тиреотропного гормона происходит тогда, когда фолликулярное образование формируется в зоне передней доли гипофиза. Клетки щитовидной железы под воздействием ТТГ активируются и начинают усиленно вырабатывать гормоны. А это означает, чем больше производится тиреотропа, тем он больше синтезирует щитовидку.
- Проблемы в работе нервной регуляции эндокринной системы.
- Дефицит йода. При нехватке данного элемента начинает развиваться патология.
Важно! У женщин болезнь может появиться вследствие эндемического зоба.
Кроме главных факторов, способных привести к аденоме, есть еще предрасполагающие. На их фоне может появиться фолликулярный эпителий щитовидной железы.
- Наследственный фактор – в семье были случаи возникновения доброкачественных образований;
- Проблемы с экологической обстановкой;
- Ослабленный иммунитет;
- Вирусные и инфекционные болезни;
- Генетические мутации, приводящие к видоизменениям щитовидной железы;
- Механическое повреждение в области щитовидки;
- Нарушение метаболизма в организме;
- Прием определенных медикаментов.
Заболевание классифицируется по следующим фолликулярным видам:
- Микро;
- Макро;
- Трабекулярная;
- Нормофолликулярная.
Более выраженную симптоматику имеет атипическая аденома, которая в свою очередь делится на:
- Папиллярное образование, которое относится к опасным заболеваниям по причине, что имеет свойство быстро перерождаться в онкологию.
- Опухоль, образовавшаяся из клеток Гюртле, возникает у женщин, вследствие тереоидита Хашимото. Длительное время карцинома протекает скрыто, имеет схожие симптомы с заболеваниями эндокринной системы. Диагностируют ее, как правило, на последней стадии.
Важно! Карцинома и фолликулярная неоплазия при прощупывании ничем не отличается друг от друга. Единственное отличие в том, что атипичный вид аденомы начинает прорастать в близлежащие ткани, вены, что четко видно при УЗИ.
Для того, что бы жизнь больного с железистой аденомой оставалась качественной, необходимо провести своевременное и точное исследование, благодаря которому будет составлена эффективная схема лечения.

Начальная диагностика проводится при помощи пальпации железы, при этом могут быть обнаружены узелки, единичные или находящиеся в скоплении. Далее, для точного диагноза, проводят следующие процедуры:
- УЗИ щитовидной железы;
- Сканирование или сцинтиграфия;
- Цитология узлов;
- Анализ крови на гормоны.
Первое, что необходимо сделать врачу при постановке диагноза, это классифицировать опухоль на доброкачественную или злокачественную. Для этого необходимо определить следующее:
- Состояние новообразования при прощупывании – мягкая, твердая;
- Скорость увеличения;
- Соединение с железой;
- Размер лимфоузлов шеи;
- Степень охриплости;
- Затрудненное сглатывание;
- Сдавленность опухолью пищевода, дыхательных путей.
Инструментальные и лабораторные исследования помогают более точно определить патологию.
Ультразвуковая диагностика помогает отличить кисту от новообразования. Так же данное обследование проводится для определения множественных опухолей, образований маленьких размеров, назначается при беременности, когда нельзя использовать изотопные исследования.
Сцинтиграфия помогает определить доброкачественная или злокачественная опухоль.
Главным методом проведения обследования железы считается цитология. При этой процедуре делается забор жидкости из узла.
Лабораторные исследования крови помогают выявить тиреотоксикоз, который присутствует в организме при токсичной доброкачественной аденоме. Увеличение кальцитонина в крови говорит о злокачественном образовании.
При диагнозе фолликулярная аденома щитовидной железы, лечение необходимо начать сразу. Терапия проводится при помощи дезинтоксикации организма, применяются иммуномодуляторы, десенсибилизаторы, регуляторы деятельности щитовидки и гипофиза, а также витамины и противовоспалительные лекарства. Своевременно начатое лечение поможет избежать гипертиреоза и малигнизации.
Важно! Такая терапия, без операционного вмешательства, разрешается в качестве исключения для больных с ВИЧ – инфекцией и пожилых.
Большая часть специалистов, при диагностировании железистой аденомы, отдает предпочтение хирургическому вмешательству. В связи с особенностями дифференциального исследования болезни, врачи проводят гемитиреоидэктомию. Это означает, что будет полностью удалена пораженная доля. Такая операция носит оправданный характер, если патология поразила полностью одну из долей органа. Данная терапия позволяет избежать повторной операции, которая может иметь негативные последствия.

Если новообразование имеет небольшие размеры, то ее несложно удалить при помощи «вылущивании». При крупных опухолях, поразивших доли щитовидной железы, их удаляют совместно со здоровыми железистыми тканями.
Если макрофалликулы щитовидной железы захватили почти весь эндокринный орган, то врач проводит тотальную тиреоэдектомию – удаление всей щитовидной железы.
Гистология изъятого при операции материала проводится в обязательном порядке.
Исследование биоматериала проходит, пока пациент находится в операционной. Завершение операции зависит от результата гистологии. При доброкачественной опухоли на рану накладываются швы, и больной отправляется в послеоперационную палату для дальнейшей терпи. При подтверждении онкологии, хирург удаляет лимфоузлы. Далее пациенту назначается медикаментозное лечение от рака щитовидки.
Дальнейшая реабилитация носит специфический характер. Больному прописываются на постоянной основе гормонозаместительные препараты совместно с народным лечением. Если не соблюдать послеоперационное лечение, то есть вероятность тяжелых осложнений.
Важно! Следует знать, что любое доброкачественное образование без надлежащей медицинской терапии может переродиться в онкологию.
Рак щитовидной железы фолликулярный относится к редкой патологии и развивается в нескольких формах, одна из которых – фолликулярная. На долю этого вида онкологии приходится до 15% больных.
Судя по статистике, чаще подвержены этой патологии женщины в пожилом возрасте, мужчины болеют намного реже. Треть всех заболевших малоинвазивные образования. Это означает, что раковая опухоль не дает метастазы в другие ткани и не прорастает в них.
В других случаях рак щитовидки протекает агрессивно, опухоль проникает в лимфатические узлы, близлежащие сосуды, костные, легочные клетки.
Имея способность метастазировать в другие органы, фолликулярный рак опасен. Обусловлено это тем, что вторичные метастазы могут проникнуть в органы дыхания, головной мозг и другие органы.
Лечение данной формы аномалии имеет комплексный характер – хирургическое вмешательство и удаление метастаз при помощи химио и лучевой терапии.
Причины возникновения фолликулярного рака щитовидки до конца не выявлены, вот основные из них:
- Низкая сопротивляемость организма к онковоздействию;
- Длительный курс лучевой терапии;
- Экологически опасное производство;
- Зоб многоузловой;
- Нездоровый образ жизни;
- Стресс с последующим снижением онкологической сопротивляемости организма.
Симптомы онкологии щитовидки схожи с железистой аденомой.

Образование больше четырех сантиметров, выходит за пределы щитовидки, нет метастаз. Клетки не распадаются.
- При наличии инвазии за пределы капсулы железы, определяется при образовании любого размера. Имеет метастазы в лимфоузлох шеи и груди. Без проникания в другие органы.
- Опухоль имеет любой размер, переходит щитовидку и прорастает в крупные сосуды, в позвоночный отдел и соседние лимфатические узлы.
- Инвазия носит масштабный характер, захватывает органы, находящиеся вдалеке.
Важно! Четвертая стадия рака имеет метастазы по всему организму, по - этому размер самой опухоли не имеет значение при прогнозировании болезни.
Благодаря современной медицине имеющей большие возможности в диагностировании онкологических заболеваний, обнаружить фолликулярный рак можно в начале его формирования. Это значительно повышает шансы больного на положительный результат.
Прогнозы фолликулярного рака щитовидной железы зависят от стадии заболевания. При I и II степени болезни своевременно начатое лечение дает 100% гарантию, что пациент будет жить. На III стадии процент выживаемости имеет показатель – семьдесят. Последняя, IV степень, имеет 50% больных, победивших болезнь.
При выборе терапии фолликулярной онкологии щитовидки возникает много споров среди врачей. Одни считают, что при небольшом образовании и отсутствии метастаз хирургическое вмешательство не уместно. Другие утверждают, что только оперативное вмешательство с полным удалением щитовидной железы способно обеспечить полное излечение от онкологии. Подтверждают теорию маленьким процентом возникшего рецидива.
После проведенной операции больному прописывается терапия изотопом йода – 131. Данный изотоп способен уничтожать раковые клетки. Курс лечения рассчитан на полтора месяца. При метастазах, проникших в легкие и костную ткань, используют облучение внутренне или наружно.
При наружном облучении воздействие производится в область шеи при помощи специального аппарата. Для внутреннего облучения используются специальные капсулы с радиоактивными веществами, которые внедряют в щитовидку. После того, как капсула рассосется, элементы начинают разрушать клетки рака.
Важно! Лучше предупредить болезнь, чем потом ее лечить. Для этого необходимо совершать регулярные плановые проверки у специалиста, особенно это касается лиц, достигших 40 лет. Также нельзя без назначения врача принимать йодсодержащие препараты. Желательно избегать прямых солнечных лучей, травм горла, ушибов и переохлаждения.
Фолликулярная аденома щитовидной железы – это один из видов новообразований щитовидки доброкачественного характера.
Это образование очень схоже со злокачественным – фолликулярной аденокарциномой щитовидной железы.
Чаще данным заболеванием страдают женщины зрелого и пожилого возраста, но возникать патология может в любом возрасте. Аденома обычно имеет округлые формы с чёткими границами. Достигать образование способно значительных размеров, при которых нормальная жизнедеятельность больного затруднена. Главная опасность, которую несёт аденома щитовидной железы, – это вероятность малигнизации (перерождения в злокачественную форму).
Большинство узловых образований щитовидной железы носят доброкачественный характер. Они могут быть единичными либо множественными, и распространяться по поверхности органа. Рассмотрим основные виды аденомы щитовидки.
Синдром Пламмера или токсическая аденома щитовидной железы – это образование может возникнуть на фоне нетоксического узла. Этот вид аденомы имеет округлую или овальную форму. Возникает в виде одного или нескольких узловых образований, которые продуцируют гормоны в избыточном количестве.
Фолликулярная аденома часто формируется в молодом возрасте. Возникает она в фолликулярных клетках. Имеет округлую форму в виде капсулы, которая способна смещаться при движении гортани. Примерно в 10 % случаев аденома этого вида превращается в аденокарциному. Атипичная фолликулярная аденома щитовидной железы характеризуется наличием фолликулярных и пролиферирующих клеток. Размер цитоплазмы может быть меньше размеров ядер клеточных структур. Этот вид образования может принять злокачественный характер.
Папиллярная аденома – это образование подобное кисте, содержит жидкость.
Оксифильная аденома – самый агрессивный вид опухоли, при котором опасность малигнизации крайне высока.
Онкоцитарная аденома (аденома клеток Гюртле) – развивается обычно у больных аутоиммунным тиреоидитом. Поражает чаще женщин в возрасте 20-30 лет. Имеет вид опухоли с незначительными кровоизлияниями, напоминает раковую опухоль.
Считается, что возникновение аденомы щитовидной железы связано с повышенной выработкой тиреотропного гормона, который выделяется гипофизом. Данный гомон стимулирует не только повышенную выработку гормонов щитовидка, но и является причиной активного размножения клеток.
Гиперсекреция данного гормона может наблюдаться при нарушениях функционирования вегетативной нервной системы. В результате происходит чрезмерный рост тканей железы, которые постепенно разрастаются. В некоторых случаях происходит снижение выработки тиреотропного гормона, и образование со временем уменьшается.
Также есть факторы, которые способны спровоцировать начало заболевания. К ним относятся:
- генетическая предрасположенность;
- гормональный сбой в организме;
- неблагоприятная окружающая среда и вредное воздействие токсических веществ;
- приём гормональных препаратов длительный промежуток времени.
Кроме того, было замечено, что фолликулярная аденома щитовидной железы у женщин возникает чаще, чем у мужчин.
На начальных этапах развития опухоли её сложно диагностировать. Развитие фолликулярной аденомы протекает бессимптомно. Этот вид аденомы щитовидки не вырабатывает гормоны, потому диагностирование происходит чаще при значительном развитии образования, когда опухоль начинает давить на близлежащие органы. В результате этого происходит затруднение глотания и дыхания.
Диагностика заболевания происходит при помощи ультразвукового и цитологического обследования. Пациенту проводят пункционную биопсию, на основе которой в большинстве случаев можно сделать заключение о характере заболевания. Дополнительно проводят анализ крови, который позволяет выявить уровень гормонов в организме.
Цитата из многократно воспроизведенной в сети статьи. Поскольку года полтора назад мне с легкой руки гинеколога-эндокринолога из ЦПСиР на Севастопольком был поставлен диагноз "гипотериоз", потом его подтвердили в ЦИРе, но спустя полтора года я пошла еще и к обычному эндокринологу - не гинекологу, и пока что не подтвердила снова диагноз (уже официально) и мне не выбрали дозу L-тираксина, то вопрос этот для меня сейчас крайне актуален.
Особенно большое значение приобретает нормальная функция ЩЖ в программах ВРТ, поскольку была отмечена высокая частота носительства АТ-ЩЖ у женщин с неудачными попытками ЭКО. Результаты недавних исследований, посвященных этой проблеме, показали, что уровень ТТГ был значительно выше у женщин с низким качеством ооцитов и неудачными попытками программ ВРТ.
Это позволяет предположить, что уровень ТТГ является одним из показателей прогноза эффективности программ ВРТ и свидетельствует о важной роли тиреоидных гормонов в физиологии ооцитов. Результаты изучения функции щитовидной железы на ранних сроках беременности после ЭКО продемонстрировали выраженное повышение концентрации ТТГ и снижение концентрации свободного Т4 у женщин с АТ-ТПО по сравнению с женщинами без них, что свидетельствует о снижении компенсаторных возможностей щитовидной железы на фоне индуцированной беременности у женщин с АТ-ЩЖ (антитела щитовидной железы).
Как известно, стимуляция суперовуляции, проводимая в программах ЭКО с целью получения большого количества ооцитов, сопровождается высокими уровнями эстрогенов в крови. Гиперэстрогения за счет ряда приспособительных механизмов (повышение уровня тироксинсвязывающего глобулина (ТСГ) в печени, связывания дополнительного количества свободных тиреоидных гормонов и, как следствие, снижения уровня последних) приводит к повышению уровня ТТГ. Это способствует повышенной стимуляции щитовидной железы, которая вынуждена задействовать свои резервные возможности. Поэтому у женщин с АТ-ЩЖ даже без исходного нарушения тиреоидной функции имеется риск развития гипотироксинемии в ранние сроки индуцированной беременности.
Таким образом, как стимуляция суперовуляции, так и носительство АТ-ЩЖ - факторы, снижающие нормальный функциональный ответ щитовидной железы, необходимый для адекватного развития индуцированной беременности. АТ-ЩЖ могут быть ранним маркером риска неблагоприятного прогноза беременности после ЭКО.
Следует помнить, что аутоиммунные заболевания щитовидной железы (аутоиммунный тиреоидит, болезнь Грейвса) могут сочетаться с аутоиммунным поражением других органов, в том числе и репродуктивной системы (эндометриоз, синдром истощения яичников). Отмечено, что наиболее часто высокий уровень АТ-ЩЖ выявляют у женщин с бесплодием и эндометриозом. Кроме того, было установлено, что почти у трети (27%) женщин с преждевременной яичниковой недостаточностью присутствует аутоиммунная патология щитовидной железы.
В настоящее время не существует единой точки зрения на роль АТ-ЩЖ в патогенезе бесплодия и невынашивания беременности. В литературе обсуждают следующие гипотезы.
Первая гипотеза предполагает, что у женщин с повышенным уровнем АТ-ЩЖ развивается субклинический гипотиреоз, способствующий снижению фертильности или приводящий к самопроизвольному выкидышу на ранних сроках беременности.
Вторая гипотеза рассматривает АТ-ЩЖ как маркеры предрасположенности к аутоиммунным заболеваниям, а не непосредственную причину невынашивания беременности.
В качестве третьей гипотезы высказывают предположение, что АТ-ЩЖ служат периферическими маркерами нарушения функции Т-лимфоцитов.
Четвертая гипотеза - аутоиммунные тиреопатии по тем или иным причинам приводят к тому, что у женщин с АТ-ЩЖ беременность наступает в более старшем возрасте, что само по себе повышает риск невынашивания.
Несмотря на большое количество гипотез о взаимосвязи носительства АТ-ЩЖ, нарушений фертильности и невынашивания беременности, достоверных данных по этой проблеме в настоящее время не существует.
Тем не менее женщины с АТ-ЩЖ должны находиться под специальным наблюдением у акушеров-гинекологов.
Лечение. Всех женщин с выявленными нарушениями функции щитовидной железы и/или увеличенным тиреоидным объемом следует направить на консультацию эндокринолога, который в случае необходимости проводит дообследование и определяет объем необходимой терапии.
При гипотиреозе показана заместительная терапия препаратами тиреоидных гормонов, в основном левотироксином в индивидуально подобранной дозе (ориентируются на концентрацию ТТГ в сыворотке крови). При манифестном гипотиреозе левотироксин (L-тироксин, эутирокс) назначают из расчета 1,6-1,8 мкг на 1 кг массы тела. Целью заместительной терапии первичного гипотиреоза является поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л. Целью заместительной терапии центрального (вторичного) гипотиреоза является поддержание концентрации тироксина крови на уровне, соответствующем верхней трети нормальных значений для этого показателя.
Вопрос о целесообразности лечения субклинического гипотиреоза остается нерешенным до настоящего времени. Если во время беременности подходы к лечению манифестного и субклинического гипотиреоза не отличаются, то вне беременности решение принимают индивидуально в каждом конкретном случае. Тем не менее необходимость лечения при субклиническом гипотиреозе не подвергается сомнению в ситуации, когда женщина планирует беременность, а также у пациенток с бесплодием или невынашиванием беременности , особенно при высоком уровне АТ-ЩЖ и увеличении объема щитовидной железы.
При беременности потребность в тиреоидных гормонах возрастает примерно на 50%, поэтому дозу L-тироксина следует увеличить сразу (обычно на 50 мкг/сут), как только констатирована беременность у женщин с компенсированным гипотиреозом
.
При гипотиреозе, впервые выявленном во время беременности, сразу назначается полная заместительная доза левотироксина из расчета 2,3 мкг на 1 кг массы тела. Адекватной заместительной терапии соответствует поддержание низконормального (менее 2 мМЕ/л) уровня ТТГ и высоконормального уровня свободного Т4.
Терапию диффузного эутиреоидного зоба подбирают с учетом возраста пациентки, оценки эффективности проводимой ранее терапии. Применяют препараты йода (йоид, йодомарин), левотироксин (L-тироксин, эутирокс) или комбинированные препараты (йодтирокс).
К методам лечения болезни Грейвса относятся: назначение тиреостатических препаратов (тиамазол, пропилтиоурацил); оперативное лечение (предельно субтотальная резекция щитовидной железы с последующей заместительной терапией левотироксином); терапия радиоактивным йодом-131.
Во время беременности проводится консервативное лечение тиреостатическими препаратами (пропилтиоурацил), принципы которого достаточно хорошо отражены в литературе.
Всем женщинам, проживающим в регионе йодного дефицита на этапе планирования беременности показано назначение индивидуальной йодной профилактики (препараты йодида калия в дозе 200 мкг/сут йода: йодид-200, йодомарин-200, витаминно-минеральные комплексы для беременных с йодом, например витрум-пренатал форте). Принципиально подчеркнуть, что для индивидуальной йодной профилактики необходимо избегать использования йодсодержащих биологически активных добавок . Индивидуальная йодная профилактика проводится на протяжении всей беременности и периода грудного вскармливания.
Носительство АТ-ЩЖ не считают противопоказанием к индивидуальной йодной профилактике, однако при ее проведении у таких пациенток необходим динамический контроль функции щитовидной железы на протяжении всей беременности.Таким образом, щитовидная железа играет важную роль в физиологии репродукции. Заболевания щитовидной железы, сопровождающиеся тиреоидной дисфункцией, могут вызывать нарушения менструального цикла, приводить к снижению фертильности, невынашиванию беременности и патологии развития плода. Детальная оценка функции щитовидной железы должна стать обязательным элементом алгоритма диагностики репродуктивных расстройств. Коррекцию нарушений репродуктивной функции у женщин с выявленной патологией щитовидной железы следует начинать с лечения основного заболевания. Это позволит повысить эффективность восстановления репродуктивной функции и сократить сроки обследования и лечения.
Журнал "Проблемы репродукции"
18.10.2011, 12:03
Добрый день, уважаемые доктора! Мне 33 года, вес 50, рост 160 см. Несколько лет я наблюдалась у эндокринолога в связи с увеличенным объёмом щитовидной железы (было что-то около 20 в объёме). Пила только витамины и йодомарин. Гормоны щитовидки были всегда в норме.
Постепенно объём стал нормальным-10,2 см, сегодня делала узи:
правая доля-2,0х1,4х4,7=6,3 см
левая доля-1,9х1,1х4,5=4,5 см
Объём общий=10,8 см
НО у меня увеличился узелок, который тоже был много лет -7х5х8 мм в правой доле (в прошлом году), а сегодня-12х6х9 мм, сниженной эхогенности, с чёткими контурами, кровоток сниженный. Узист сказала, что наверное потребуется пункция. Скажите, такой рост с прошлого года- это очень опасно?? узист и узи-аппарат тот же. Я сейчас сдаю анализы перед процедурой ЭКО (трубный фактор), может мне вообще нельзя гормоны пить?
к эндокринологу записалась на 25 октября. Боюсь опухоли. Что ещё сдать для установления чёткой картины состояния моей щитовидной железы.
Заранее спасибо.
18.10.2011, 16:53
Нужны ТТГ и пункция узла. Результат получите в течение нескольких дней. Очень большая вероятность, что после этого можно спокойно пойти на ЭКО.
28.10.2011, 10:52
Здравствуйте. сегодня забрала результаты пункции узла (врач сказала, что узел доброкачественный), вот что написано в заключении:
1 (из узла)- кровь, коллоид, голые ядра тироцитов
2 (из околоузлового пр-ва)- кровь, коллоида много, голые ядра тироцитов, лимфо... элементы разной степени зрелости, строма.
Значит, что у меня всё хорошо? сдала все гормоны щитовидки (ТТГ и другие)- всё в пределах лабораторных значений (с собой нет данных).
На приём к эндокринологу только 10 ноября, где-то с 14 ноября планировали начать протокол ЭКО. Как вы думаете, могу ли я успокоиться по поводу щитовидки и спокойно планировать протокол?
28.10.2011, 12:10
Узел действительно доброкачественный. Приступать к протоколу ЭКО можно с спокойной душой
28.10.2011, 21:30
Немного поправлю коллегу. Пункция неинформативна - дано описательное заключение. Т.е. судить о доброкачественности невозможно. Необходимо либо пересмотреть стекла, либо переделать пункцию - обязательно должен быть цитологический ДИАГНОЗ, а не описание. Кроме того, ТТГ "в пределах лабораторных значений" - для планирования беременности и тем более для подготовки к ЭКО нормы НЕ ТЕ, что указываются лабораторией. ТТГ должен быть ниже 2,5 мМе/л. Какая цифра у Вас?
31.10.2011, 04:57
Добрый день! спасибо за внимание к моему вопросу. Сегодня посетила цитологическую лабораторию, в которой проверяли мою пункцию, мне написали такое заключение: коллоидный узел с элементами тиреодита. Теперь о гормонах:
ТТГ-0,88 (норма 0,23-3,4)
FT4 (свободная фракция)-15,7 (10-23,2)
FT3 (свободная фракция)-2,71 (2,5-7,5)
ТГ-10,4 (0-55)
АТП-0,47 (0-30)
Принимаю только йодомарин. Как вы думаете это достаточно? эндокринолога посещу обязательно, просто очень интересно Ваше мнение, что за тиреодит такой?
Прочитала про симптомы тиреотита- слабость, повышенная температура, боли в шее, увеличенные лимфоузлы, сонливость, др., ничего такого у меня нет, скорее наоборот, сплю не очень хорошо и стала очень вспыльчивой, пью афабазол, может все это переживания из-за ЭКО?
Искусственное зачатие становится общедоступным, ежегодно повышается количество детей, зачатых таким способом. С принятием решения на ЭКО важно понимать, что это сложная процедура. Последствия могу возникнуть как у матери, так и у будущего плода. Поэтому важно обратиться к врачу, который имеет большой опыт и знания в данной области.
Кроме этого, следует четко руководствоваться рекомендациям. Для каждой пациентки составляется индивидуальная программа подготовки к вынашиванию ребенка. На фоне ЭКО существует множество мифов, которые никак не связаны с практикой. Их распространение связано с психологическим фактором, а именно со страхом.
Подробно об особенностях переноса оплодотворенной яйцеклетки говорит специалист:
В реальной жизни последствия ЭКО делятся на две группы:
- Влияющие на ребенка;
- Воздействующие на организм матери.
Избежать таких факторов можно, если четко действовать инструкции врача, отказаться от вредных привычек и следить за распорядком дня.
Процедура абсолютно безопасная, если довериться профессионалам. Клиника «ЭКО на Петровке» более 15 лет занимается вопросами беременности. Вся работа проводится на новом медицинском оборудовании, благодаря чему удается достичь максимально точных анализов, провести удачное оплодотворение в 60% случаев с первого раза.
Экстракорпоральное оплодотворение
Суть ЭКО состоит в оплодотворении яйцеклетки сперматозоидами вне тела. Это происходит в лабораторных условиях. Оплодотворенные клетки помещаются в инкубатор, где содержаться 5-6 дней. Только потом подсаживаются в матку. Существует несколько подвидов программы. Подбираются индивидуально в соответствии с причиной бесплодия. Базовая программа оплодотворения может дополняться вспомогательными технологиями.
Последствия могут быть разными, возникают на любом этапе выполнения процедуры. Риски ЭКО многочисленные, в зависимости от организма женщины, образа жизни. Чаще всего встречаются следующие:
- Гиперстимуляция яичников;
- Внематочная или многоплодная беременность;
- Медленное развитие ребенка;
- Осложнения, после операций, например, повреждение мочевого пузыря;
- Разлад работы щитовидной железы, проблемы сосудистой системы и т.д.
- Диарея, тошнота;
- Нарушение функционирования печени, почек;
- Повышение вязкости крови и т.д.
Самый распространенных миф, связанных с ЭКО – сокращение продолжительности жизни женщины. Беременность, вызванная искусственным путем, никак не влияет на скорость старения организма, предрасположенность к заболеваниям и т.д. Это касается слухов развития онкологии. Развитие раковой опухоли возможно только при генетической предрасположенности. Рождение детей не влияет на заболеваемость.
Последствия экстракорпорального оплодотворения
Последствия после ЭКО возникают на любом этапе оплодотворения. Все зависит от правильности соблюдения предписаний врача, а также генетических особенностей родителей. Они бывают ранние и поздние. Первые проявляются в виде негативных ситуаций, осложнений. Поздние – в период стимуляции или переноса оплодотворенной яйцеклетки.

Ранние патологии возникают по причине приема лекарственных препаратов, особенностей женского организма. Среди них:
- Образование шума в ушах;
- Нарушение остроты зрения;
- Проявление аллергии;
- Кровотечение, похожее на менструацию;
- Увеличение или ухудшение аппетита;
- Вялость, депрессия, перепады настроения;
- Увеличение молочных желез.
Многие женщины беспокоятся по поводу рождения ребенка с умственным отклонением – синдромами Дауна или Патау. Такой риск существует при естественном зачатии. После искусственного оплодотворения врачи отбирают здоровые яйцеклетки. При выявлении патологий яйцеклетки женщине не подсаживаются. Таким образом, риск рождения больного малыша практически отсутствует.
Среди поздних последствий женщины чаще жалуются на:
- Развитие патологий щитовидной железы;
- Раннее наступление менопаузы;
- Формирование одного из заболеваний сердца.
Женщины, предрасположенные к быстрому набору массы тела, вследствие повышения уровня гормонов могут резко набрать лишние кило. Важно следить за рационом и не употреблять лишнего.
Риски на стадии подготовки к ЭКО
На ранней стадии оплодотворения женщины могут столкнуться с увеличением яичников. Такая патология формируется из-за гиперстимуляции с помощью гормональных препаратов. Определяются изменения по следующим признакам:
- Слабость;
- Частая потребность мочеиспускания;
- Отечность;
- Тошнота и рвотные позывы;
- Одышка;
- Боли в груди;
- Чувство увеличения нижней части живота.
В крайних случаях возникают доброкачественные образования, кисты. Все симптомы и патологии со временем самостоятельно отступают.
Гиперстимуляция связана с одновременным вызреванием нескольких яйцеклеток, которые в дальнейшем оплодотворяются в лаборатории.
Побочное действие гормональной терапии
Стимуляция яичников проводится только гормональными препаратами. Такая мера сопровождается осложнениями, побочными реакциями. Их степень зависит от особенностей организма женщины. Курс гомонов назначается в зависимости от причины бесплодия. Принимаются длительными и короткими курсами. Гормональная перестройка организма сопровождается следующими признаками:
- Частые головные боли;
- Снижение полового влечения, сухость влагалища;
- Повышение давления, тахикардия;
- Снижение аппетита, частая тошнота;
- Увеличение молочных желез, повышение чувствительности, болезненность;
- Часты перепады настроения, возможны нервные срывы.
Такие симптомы при гормональной стимуляции ЭКО последствий проявляются не у всех женщин, а при подтверждении возникают периодами и не всех сразу.
Менопауза при ЭКО
Искусственное оплодотворение вызывает подавление естественного менструального цикла. В редких случаях наблюдается отсутствие менструации в течение нескольких лет. С помощью гормонов также вызывается менопауза с целью дальнейшей корректировки овуляции, а именно выявление в определенный, нужный период. Весь процесс может сопровождаться рядом симптомов, а именно:
- Ощущение приливов и отливов;
- Периодические сильные головные боли;
- Тошнота и рвота;
- Нестабильность эмоционального состояния, перепада настроения.
Каждый организм индивидуален, признаки могут возникать и пропадать. Проявляются последовательно или сразу. Некоторые женщины не ощущают симптомов, другие – ощущают все проявления климакса.
Стимуляция яичников при ЭКО
Нужно быть готовой к последствиям после стимуляции. Последствия для организма в данный период самые тяжелые. Связано это с нарушением препаратами естественного функционирования организма. Отказаться от процедуры невозможно, но знания о предстоящих последствиях помогут справится со сложным периодом. Женщина может жаловаться на:
- Наличие сильных болей внизу живота;
- Появление вздутия кишечника;
- Частая тошнота и рвота;
- Склонность к набору массы тела;
- Быстрая потеря сил, нарушения эмоционального состояния.

Характерные нарушения проявляются в момент принятия препаратов, в период перемещения эмбриона в маточную область.
Синдром гиперстимуляции яичников
СГЯ – состояние организма, вызванное действием гормональных препаратов. Применяется с целью созревания нескольких яйцеклеток для будущего оплодотворения. В результате яичники становятся гиперактивными, увеличиваются в форме, становятся болезненными. Могут образовываться кисты. Возникает сгущение крови.
В этот период женщины ощущают сильную отечность, почки плохо выводят жидкость из организма. Развивается асцит и гидроторакс, из-за чего нарушается работа пищеварительной системы.
Гиперстимуляция яичников при ЭКО проявляется в разных формах. В зависимости от состояния организма врачи корректирую дозу гомонов, но не отменяют их.
Легкая форма
В легкой форме пациентка практически не ощущает симптомы. Редко встречаются тянущие боли внизу живота. По всем признакам напоминающие менструацию. Боль может сопровождаться диспептическим расстройством, что проявляется в виде рвота и тошноты.
Женщина жалуется на быструю утомляемость, сонливость и перепады настроения.
Примерно в 30% случаев женщины обходятся легкой формой протекания СГЯ. При ее подтверждении не прерывается процедура ЭКО, медикаментозное лечение не требуется. Врачи рекомендуют соблюдать постельный режим, регулярно наблюдаться.
Среднетяжелая форма
В таком случае симптомы проявляются более выраженно. Вместе с болью в животе и тошнотой возникает увеличение яичников, регулярный дискомфорт в брюшной полости. Ухудшается общее самочувствие женщины. Может подыматься температура тела, наблюдаться боли в области поясницы.
При средней форме проявления назначается госпитализация для обследования и контроля. Синдром СГЯ может прогрессировать.
Тяжелая форма
Очень сложно перетерпеть тяжелую форму. Обязательно проводится госпитализация. Без должной помощи состояние здоровья женщины значительно ухудшается. Возникает лихорадка, дыхательная недостаточность вследствие скопления жидкости в грудной клетке.
Почкам тяжело выводить жидкость из организма, образуется почечная недостаточность.
Наблюдается скопление жидкости в брюшной полости, что называется асцитом. Жидкость оказывает давление на внутренние органы, что мешает их функционированию, нормальному кровообращению и дыханию.
Нередки случаи кровоизлияния в область яичника, заворот придатка и другие патологии. Рекомендуется постоянно наблюдаться у врача, лечение проводится в условиях стационара.
Как избежать рисков и последствий ЭКО разъясняется в следующем видео:
Перекрут яичника
Сильная стимуляция гормонами вызывает увеличение яичников. Патология провоцирует их активность. Частые случаи перекручивания яичника на связках. В результате в них резко прекращается кровообращение. Важно вовремя диагностировать патологию. В противном случае развивается некроз яичника. Нарушение устраняется хирургическим путем. Своевременные медицинские меры способны уберечь женщину от ненужных проблем со здоровьем.
Разрыв кисты яичника
Гормональная терапия вызывает образования большого числа кист на яичниках. При их вскрытии возникает обильное кровотечение. Обнаружить патологии можно по резкой слабости, головокружению, понижению АД. Кожа резко бледнее, над глазами «плавают мошки». Женщины жалуются на учащенное сердцебиение. При резком ухудшении здоровья важно вовремя обратиться к врачу.

Последствия трансвагинальной пункции
Применяется для получения яйцеклеток для будущего оплодотворения. Считается завершающим этапов в подготовке к ЭКО. В ходе процедуры высокий риск образования следующих нарушений:
- Травмирование сосудов вызывает гематомы на стенках влагалища, малого таза. Повреждения могут возникнуть на тканях яичников.
- Занесение инфекции. Любое оперативное вмешательство несет риск образования воспаления. Важно, чтобы процедура проводилась опытным специалистом.
- Травмирование мочевого пузыря. В таком случае вся ответственность лежит на враче, насколько он опытен в проведении ТВП.
- Риск, связанный с анестезией. Проведение болезненное, делается только под наркозом.

Чаще всего женщины сталкиваются с проблемой аллергической реакции на применяемые препараты. В остальном ЭКО проводится безопасно.
Осложнения после переноса эмбрионов
Пересадка эмбрионов проводится без анестезии. Сопровождается легким дискомфортом. Длится не более 10-15 минут. После переноса эмбрионов редко возникают следующие патологии:
- Занесение инфекции;
- Внематочная беременность. При ней эмбрион прикрепляется не к матке, а к другому месту. Чаще всего к маточным трубам.
Виды осложнений во время ЭКО-беременности
В ходе проведения процедуры могут возникнуть различные патологии. Важно наблюдаться у врача, обращать внимание на все возникающие симптомы. Действует риск развития следующих патологий:
- В редком случае патологии в развитии ребенка. В основном диагностируются в процессе оплодотворения яйцеклетки;
- Развитие внематочной беременности;
- Выкидыш;
- Многоплодная беременность. В последнее время искусственное оплодотворение усовершенствовалось и подсадка проводится самого здорового эмбриона. В результате многоплодная беременность возникает крайне редко.
Многоплодная беременность
Нередко встречается при естественном зачатии. Так втройне увеличивается нагрузка на организм женщины. Повышается расход витаминов, микроэлементов. Возможно обострение хронических заболеваний, идет большая нагрузка на позвоночник.
Многоплодная беременность завершается родоразрешением через кесарево сечение.
Дети могут развиваться неравномерно, рост происходит медленно. Развиваются грубые нарушения.
Для облегчения вынашивания врачи предлагают редукцию, то есть сокращение количества плодов. Операция снижает риск осложнений. При диагностировании 4-5 эмбрионов, процедура обязательная для повышения шансов выжить будущим детям.
Последствия многоплодной беременности
Среди распространенных последствий многоплодной беременности выделяют следующие:
- Сильная нагрузка на организм из-за вынашивания нескольких плодов;
- Женщины страдают на чрезмерную нагрузку на позвоночник;
- Высокий риск преждевременных родов. Максимальный срок вынашивания 38 недель;
- Дети развиваются медленно, имеют множество патологий. Рождаются недоношенными;
- Недостаточная плацента.
Внематочная беременность
При искусственном оплодотворении внематочная беременность частое явление. Особенно высокий риск развития патологии после удаления маточных труб и образования культи. Нередко только так возможно прикрепление эмбриона. Согласно статистике, примерно 10% ЭКО заканчиваются внематочной беременностью.
Обнаруживается внематочная беременность только при боли в правом или левом боку, а также внизу живота. Проявляется по-разному: в виде легкого проявления, интенсивной боли. При проведении ультразвукового исследования маточной полости тяжело обнаружить плодное яйцо. Редко удается заметить расширенную трубу.

Врачом назначается хорионический гонадотропин. На анализе данный уровень ниже, чем при нормальной беременности. Прирост не соответствует нормам гестации. Только так диагностируется внематочная беременность.
При разрыве труб возникает обильное кровотечение в брюшную область с сильной болью. Требуется срочная госпитализация и проведение оперативного вмешательства.
Причиной такого результата становится:
- Дефекты или травмирование фаллопиевых труб, ставшие причиной проведения ЭКО;
- Смещение труб из-за резкого увеличения яичников;
- В течение трех суток после подсаживания эмбрионов яйцеклетка может перемещаться и выйти из полости матки. Не рекомендуется лишняя активность;
- Ошибки врачей, допущенные при обследовании перед введением эмбрионов;
- Наличие воспалительных процессов, вызывающих спайки. Такие патологии должны вовремя диагностироваться и заранее вылечены. Спайки могут стать причиной прикрепления яйцеклетки в брюшной полости или маточных трубах.
Гетеротопическая беременность при ЭКО
Гетеротопическая беременность связанна с экстракорпоральным оплодотворением. При ней характерно развитие плода внутри матки и вне ее одновременно.
Гетеротопическое расположение плодов редкое явление. Вероятность развития возникает при наличии хронических воспалительных заболеваний органов малого таза. Также при спаечных процессах, полной или частичной непроходимости труб. Увеличивает риск и предшествующая внематочная беременность.

Для решения проблемы требуется хирургическое вмешательство, при котором внематочное развитие плода прерывается. Проводится с целью сохранения нормального прохождения маточной беременности.
Пороки развития плода
Дети зачатые искусственным путем предрасположены к развитию пороков сильнее, чем те, кто зачат естественным способом. Часто наблюдаются проблемы со зрением, мочевыводящей и сердечно-сосудистой системы. При рождении могут возникнуть аномалии губы, неба и прочие аномалии.
Совершенно другая ситуация происходит с аномалиями хромосом. Генетические нарушения определяются практически сразу же в процессе проведения предимплантационную диагностику. При обнаружении патологи эмбрион не подсаживается. Проводится обследование при наличии генетических заболеваний, синдромов. В таких случаях вероятность рождения ребенка с хромосомными патологиями выше. В результате ЭКО становится дополнительным анализом на наличие генетических отклонений.
ЭКО – серьезная и сложная медицинская процедура, связанная с высоким риском для матери и плода. Важно, чтобы она проводилась опытным репродуктологом.
Осложнения во время родов при ЭКО
После проведения ЭКО многие женщины предпочитают кесарево сечение. Врачи назначают в обязательном порядке данную процедуру только при обнаружении показателей. Причины этому: гинекологические заболевания, хронические болезни в организме, многоплодная беременность. Естественные роды при ЭКО аналогичны естественным. Осложнения не возникают.

В редких случаях осложнения возникают в виде предлежания плаценты, преждевременного отслоения, а также слабой родовой деятельностью. При подозрении таких нарушений врачи в целях безопасности женщины и ребенка назначают кесарево. В остальном процесс родов проходит как при обычном вынашивании младенца.
Ранний климакс
Процедура искусственного оплодотворения приводит к сильнейшей гормональной встряске организма женщины. Полностью перестраивается менструальный цикл, который функционировал долгие годы. В результате ЭКО, гормональная терапия, кесарево сечение и вспомогательные воздействия на организм приводят к тому, что у женщин наступает ранний климакс. В среднем менопауза наступает в 34-36 лет. Вся процедура ЭКО тяжелое испытание для женского организма. Однако женщины согласны на проведение ради получения желаемого.
Выделения после переноса эмбрионов
Для женского организма норма регулярные выделения из влагалища. В процессе переноса эмбрионов такое явление неизбежно. Главное уметь отличить нормальное состояние организма от патологий, требующих срочной медицинской помощи.
В норме перенос эмбрионов сопровождается выделениями, а именно:
- Бесцветными, практически прозрачными;
- Однородными;
- Без запаха;
- Небольшим количеством, то есть не более чайной ложки в сутки;
- Без неприятного ощущения, например, зуда жжения и т.д.
Для женского влагалища норма иметь небольшие выделения. Они предназначены для поддержания определенной микрофлоры, кислого уровня, защищает половые органы от пересыхания. Наличие небольших розоватых, кремовых выделений связанно с гормональной перестройкой организма. Их продолжительность обязательно совпадает с датой приема лекарственных препаратов.
Другое дело, когда в день пересадки наблюдаются кровянистые следы, которые сопровождаются тянущей болью внизу живота, тошнотой. Если патология длится более одних суток, то обязательна медицинская помощь. Следует бить тревогу нужно в следующих случаях:
- Мутные выделения, зелено-желтая слизь. Могут проявиться в виде обильной слизи с неприятным запахом, зудом. Это указывает на инфекцию в организме. В таком случае имеется высокий риск заражения плода, замиранию или выкидышу. Важно быстро обратиться за помощью к гинекологу;
- Густые, творожистые выделения. Сигнализируют развитие кандидоза. Патология развивается по причине понижения уровня кислотности. В результате развивается грибок кандида. Многие потенциальные мамочки обращаются к врачам с такой проблемой в период подготовки к ЭКО;
- Кровяные, коричневые выделения. Указывают на внематочную беременность, отсутствие жизнеспособности эмбриона. В таком случае требуется срочная медицинская помощь. К сожалению, продиагностировать патологию удается только после проведения пересадки. Чаще всего патология указывает на необходимость прерывания беременности. Поэтому важно соблюдать все предписания врача.
Проблемы со щитовидкой
Резкое увеличение гормонов приводит к нарушению функционирования эндокринной системы. Чаще всего встречается гипотиреоз. Однако не стоит сеять панику. Перед проведением ЭКО обязательно проводится обследование у эндокринолога для подготовки организма к такому испытанию. В результате все патологии, которые могут возникнуть в организме, тщательно просчитываются и устраняются медикаментозно.
Кардиомиопатия
В процессе проведения ЭКО назначается высокий уровень прогестерона. Такой всплеск гормонов приводит к нарушениям сосудистой системы, увеличению размера сердечной мышцы. В результате развивается кардиомиопатия. Женщины жалуются на нарушение ритма сердца, ухудшается проходимость. Такие патологии важно определить на ранних стадиях для быстрой корректировки.
Продолжительность жизни женщины после ЭКО
Существует множество мифов по поводу продолжительности жизни после ЭКО. Главный миф – сокращение сроков жизни до 11 лет. Данное утверждение не имеет никакой связи с реальностью. Многие женщины продолжают после ЭКО вести активный образ жизни.
На здоровье существенно влияет повышение уровня гормона, наличие сопутствующих заболеваний, а также введение наркоза. Однако после процедуры ЭКО организм практически полностью восстанавливается. Главное настроиться на позитивную волну.
Раннее старение
ЭКО относительно новая процедура. Пока не выявлена взаимосвязь с быстрым старением женского организма. Безусловно искусственное оплодотворение существенно влияет на женское тело, приводя половую систему к быстрому износу. Однако случаи скорого старения не были до конца исследованы.
Наблюдается различный период наступления менопаузы и появления явных признаков старения. Здесь большую роль играет генетическая предрасположенность. Чтобы процедура прошла максимально безвредной для организма, необходимо регулярно обследоваться у врача, выполнять все предписания.
Онкозаболевания
После заболевания раком публичных лиц, проводимых ЭКО многие женщины стали бояться процедуру по причине страха развития онкологии. Точного ответа имеется ли взаимосвязь ученые дать не могут. Многие из них находят общие черты, другие, наоборот, не видят связи.
Развитие злокачественной опухоли часто зависит от гормонального фона человека. Резкий всплеск их может повлиять на развитие рака. Однако отследить такой процесс возможно только после родов.

При подтверждении онкологии обязательно проводится лечение. Вопрос деторождения временно закрывается. По окончанию терапии над раковой опухолью женщина снова может зачать малыша. ЭКО не имеет ограничений в виде онкоболезни. Здоровые женщины повторно проходят весь курс искусственного зачатия.
Ученые провели ряд исследований и выяснили, что после нескольких искусственных зачатий первичные раковые опухоли не развивались. Однако это не означает, что не стоит внимательно следить за здоровьем. Специалисты рекомендуют между беременностями сдавать кровь на онкомаркеры. Такая мера способна определить рак на ранних этапах.
Психологическая сторона – депрессия
Решение на проведение ЭКО достаточно сложное. Весь процесс очень трудоемкий, эмоционально выматывающий. На фоне сложившейся ситуации возникает множество страхов, сомнений в результате. Чаще всего психологическими перенапряжениями страдают женщины, поскольку вся нагрузка приходится на их организм.
Секреты успеха ЭКО раскрывает врач клиники «ЭКО на Петровке»:
Резкий всплеск гормонов, постоянная терапия, прием препаратов оставляет существенный след на эмоциональном состоянии. Более того процесс затягивается постоянными симптомами как тошнота, рвота, боли в животе и т.д.
Существует множество причин, вызывающих панику. Все они индивидуальные. К распространенным относятся следующие:
- Страх перед негативным результатом;
- Рождение больного ребенка;
- Неуверенность в себе, чувство неполноценности;
- Наличие социальных сложностей как осуждение, отсутствие поддержки, что вызывает раздражение, депрессию, страх;
- Большие сложности развиваются при ЭКО с участием донорства. Окружающие не всегда готовы поддержать на такую кардинальную процедуру.
Последствия ЭКО для детей
Действует множество мифов касательно будущего детей, зачатых в пробирке. Проведение экстракорпорального оплодотворения никак не влияет на развитие ребенка, более того на его последующую репродуктивную функцию. Среди распространенных мифов выделяют следующие:
- Нарушение хромосомного набора.
- Ухудшение функционирования органов зрения, слуха.
- Трудности в работе сердечно-сосудистой системы.
- Проблемы невралгии.
- Задержка внутриутробного развития и т.д.
Такие мифы связанные со страхом проведения процедуры, недостатка сил и средств проведения ЭКО.
Все возникающие патологии связаны с генетической предрасположенностью. В процентном соотношении примерно 20% из 100 приходится на генетику. Примерно в 50% случаев причиной становится неправильный образ жизни. Иногда полноценность развития невозможна из-за наличия медицинской ошибки, недостаточного обеспечения. На такие ситуации приходится около 10% случаев.
Следует также учитывать местность, в которой обитают родители, будет жить ребенок. Большую роль играет постоянная загазованность, местность, вызывающая тяжелые вирусные, инфекционные заболевания.
Во всех остальных случаях дети, зачатые искусственно, ничем не отличаются от обычного малыша. Им легко дается умственное, физическое, психологическое развитие.
Дети, после ЭКО не ощущают последствия, оказанные на организм. Чем здоровее были родители до зачатия, тем активнее и полноценнее будет малыш.
Последствия после ЭКО после 40-50 лет
После 40 лет у женщин снижается не только способность к зачатию, но и проявляется ряд сопутствующих патологий. Поэтому проведение ЭКО после 40-50 лет связанно с некоторыми последствиями, которые могут оказать негативное воздействие на женских организм, а именно:
- Расстройство гормонального фона. При ЭКО необходимо получить несколько здоровых яйцеклеток, способных к зачатию. Для этого назначаются сильные медикаменты. Такие лекарства также приводят к нарушению эндокринной системы и прочие патологии. Все нарушения по-разному переносятся женщинами.
- Вероятность многоплодной беременности. С ЭКО высокая вероятность рождения нескольких детей. Однако после 40 лет вероятность несколько снижается. Женщине тяжело выносить и родить сразу 2-3 ребенка. Имеется высокий риск развития осложнений.
- Риск недоношенного младенца. С возрастом вероятность не доносить младенца, иметь преждевременные роды выше, чем у более молодых матерей. Врачами постоянно проводится мониторинг состояния женщины и плода.
- Содержится высокая вероятность развития генетических заболеваний. В этот период возникают внутриутробные пороки в развитии. Для предотвращения возможности развития патологии проводится предимплантационное обследование.
- Плацентарная недостаточность. Состояние матки к бальзаковскому возрасту ухудшается. Наблюдается развитие многих гинекологических заболеваний. Распространенной патологией считается неправильно прикрепленная плацента или плацентарная недостаточность. Такие патологии ухудшают кровообращение, питание эмбриона, увеличивая риск недостаточного развития.
- Многие женщины страдают на хроническую соматическую патологию, которая существенно ухудшает протекание беременности. Известные случаи обострения и протекания заболеваний при вынашивании. Все патологии неблагоприятно воздействуют на организм матери.
Благодаря полноценному медицинскому обследованию удается снизить риск развития любых нарушений. Большую роль играет квалификация врача, которых проводит ЭКО. Важно регулярно проводить контроль здоровья, выполнять все указанные предписания. Только так возраст не станет помехой в деторождении и при ЭКО после 40 лет последствия не окажут воздействия на женский организм и плод.
Стоит ли бояться последствий ЭКО?
Многие женщины отказываются от материнства, опасаясь, что негативные последствия ЭКО станут ключевыми в неполноценном развитии ребенка. К вопросу деторождения необходимо отнестись со всей серьезностью.
Главное правильно подобрать специалиста, который будет курировать пациенту от начала до родов.
Кроме этого, перед процедурой зачатия обязательно проводится полная диагностика организма матери. Устраняются заболевания, проводится тщательная подготовка перед приемом гормональных препаратов.
Получить полные рекомендации касательно искусственного оплодотворения можно в клинике «К+31». Специалисты проводят обследование в соответствии с последними медицинскими данными. На новом оборудовании проводится обследование матери, оплодотворение яйцеклетки. Обязательно соблюдаются меры правильного хранения биологического материала до момента пересадки его матери.
В процессе прохождения ЭКО врачи клиники «ЭКО на Петровке» ведут тесный контакт с пациентами. Внимательно относятся ко всем жалобам, просьбам, устраняют страхи и риски.
В результате родившие женщины получают здоровых детей, рожают без осложнений и патологий.
Статистика удачных ЭКО с первого раза в 2018 году
О детях мечтает каждая женщина. Современные медицинские технологии позволяют получить желаемое. В клинике «К+31» доступно искусственное зачатие. Проведение ЭКО для каждой женщины индивидуально. Статистика удачных ЭКО с первого раза составляет 60%. Во всех остальных результат достигается со второй-третьей попытки в соответствии с особенностями организма, причиной бесплодия.
Для успешного результата берется во внимание биологический продукт. Донорами становятся только здоровые мужчины без вредных привычек, проблем со здоровьем, генетических заболеваний. Сперма тщательно подвергается проверки прежде чем будет использована в зачатии. Это касается и женских яйцеклеток.
Если доноры не требуются, то обследование перед зачатием проходят оба родителя. ЭКО сложная процедура, требующая психологической помощи, поддержки и помощи опытного психолога.
Результат процедуры зависит в 50% от родителей, в остальных 50% от квалификации врачей. В ЭКО на Петровке врачи работают на новейшем европейском оборудовании, позволяющим с максимальной точностью проводить осеменение и хранение яйцеклеток. Благодаря большому опыту врачей удается минимизировать все риски, определить патологии и устранить их. Женщина находится под регулярным присмотром и наблюдением, в результате удается быстро забеременеть, спокойно выносить плод.